Hartritmestoornissen
Hartritmestoornissen zijn een steeds terugkerende verstoring van het gewone ritme dat een gezond hart dient te hebben. Bij een gezond hart persen en ontspannen de verschillende delen in de goede volgorde en in een regelmatig tempo. Een enkele keer dat iemands hart bij een heftige emotie een slag overslaat, wat iedereen wel eens meemaakt, is dus geen hartritmestoornis. De spieren in het lichaam trekken samen in reactie op elektrische prikkels. Dat geldt ook voor het hart. Tijdens elke hartslag gaan er elektrische prikkels door het hart. Door deze elektrische prikkels communiceren de hartcellen met elkaar. Cellen zijn de kleinste bouwstenen van het lichaam.
Bij een normaal hartritme volgen de hartslagen elkaar in een regelmatig tempo op. Bij een volwassene heeft de hartslag in rust een regelmatig tempo: 60 tot 70 keer per minuut. Tijdens inspanning loopt het hartritme op tot 150 tot 180 keer per minuut. Hartritmestoornissen zijn een steeds terugkerende verstoring van het hartritme. Bij hartritmestoornissen gaat het hart te snel, te langzaam en/of onregelmatig kloppen. Er is iets mis met de vorming van de elektrische prikkel, of met de geleiding van die prikkel. Een andere reden is dat de boezems en kamers van het hart niet goed samenwerken. De bouw en werking van het hart wordt onder het kopje ‘Het hart’ verder toegelicht. Als de hartslag steeds boven de 100 slagen per minuut is wordt van tachycardie gesproken. Een hartslag onder de 50 heet bradycardie. In Nederland komen verschillende hartritmestoornissen in diverse aantallen voor.
Het hart
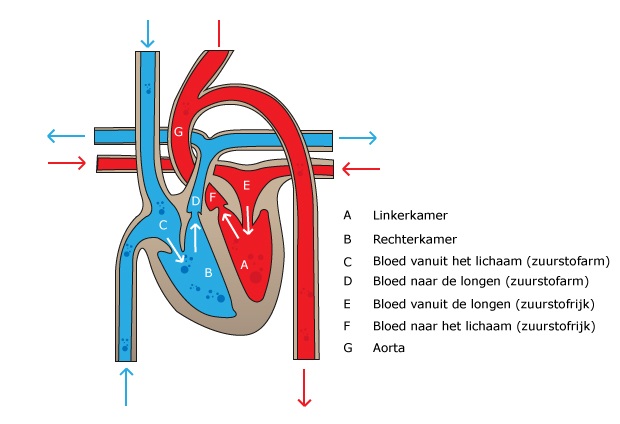
Het hart ligt iets links van het midden in de borstkas, achter de ribben. Het hart is een holle spier, ongeveer zo groot als een gebalde vuist. De hartslag kan op verschillende plaatsen gevoeld worden. Bijvoorbeeld aan de pols, de hals en in de lies. Het hart bestaat uit 4 holle ruimtes, namelijk rechterboezem, linkerboezem, rechterkamer en linkerkamer. De boezems vangen het bloed op uit het lichaam. De linkerboezem ontvangt zuurstofrijk bloed uit de longen. De rechterboezem ontvangt zuurstofarm bloed uit de rest van het lichaam. Zodra de boezems gevuld zijn, wordt het bloed naar de kamers gepompt. De linkerkamer heeft de belangrijkste taak. De linkerkamer pompt het zuurstofrijke bloed het hele lichaam rond. De rechterkamer pompt het zuurstofarme bloed naar de longen.
Tevens heeft het hart vier verschillende kleppen. Deze vier kleppen zijn: aortaklep, mitralisklep, pulmonalisklep en tricuspidalisklep. De aortaklep ligt tussen de linkerkamer en de aorta. De aorta is de grote lichaamsslagader die het (zuurstofrijke) bloed van de linker hartkamer naar de organen in het lichaam transporteert. De mitralisklep ligt tussen de linkerboezem en de linkerkamer. De pulmonalisklep ligt tussen de rechterkamer en de longslagader. De longslagader is het bloedvat dat vanuit de rechter hartkamer naar de longen gaat. De longslagader bevat zuurstofarm bloed. De tricuspidalisklep ligt tussen de rechterboezem en de rechterkamer. Bij elke hartslag sluiten en openen de kleppen om de beurt een keer. Het bloed komt vanuit het lichaam de rechterboezem binnen. De tricuspidalisklep opent zich en hierdoor kan bloed naar de rechterkamer stromen. Als de tricuspidalisklep gesloten is, trekt de rechterkamer samen en pompt het bloed via de pulmonalisklep naar de longen. In de linkerboezem komt het zuurstofrijke bloed uit de longen aan. Via de openstaande mitralisklep stroomt het bloed naar de linkerkamer. Dan sluit de mitralisklep en laat de openstaande aortaklep het bloed door naar de aorta.
Soorten hartritmestoornissen
Per soort hartritmestoornis worden de symptomen, oorzaken, diagnose en behandelingen beschreven.
AV-blok als hartritmestoornis
Een AV-blok is een hartritmestoornis die veel voorkomt, vooral op oudere leeftijd. Bij een AV-blok treedt er een storing op in de elektrische prikkels. Bij een normale hartslag ontstaat er een elektrische prikkel in de rechterboezem. Vervolgens wordt de elektrische prikkel over beide boezems verspreid en komt de prikkel aan bij de atrioventriculaire knoop (AV-knoop). De AV-knoop is de zenuwknoop in het hart rechts tegen de wand. Prikkeling van de AV-knoop leidt tot contractie van de kamers. Contractie is de samentrekking van het hart. Daar wordt de prikkel kort vastgehouden. Bij een AV-blok wordt de elektrische prikkel langer vastgehouden in de AV-knoop, waardoor het hartritme vertraagt. Ook komt het voor dat de AV-knoop de prikkel van de boezems naar de kamers niet doorgeeft. Bij AV-blok komt duizeligheid voor. Soms kunnen mensen flauwvallen. Een AV-blok wordt meestal veroorzaakt door het verouderen van het geleidingssysteem van het hart en bijwerkingen van medicijnen tegen een hartritmestoornis. Soms wordt de AV-knoop beschadigd tijdens een acuut hartinfarct. Bij een hartinfarct krijgt het hart te weinig zuurstof en loopt schade op. Tevens kan een AV-blok door een hartklepoperatie worden veroorzaakt. De kans op een AV-blok wordt groter wanneer in de buurt van de AV-knoop hechtingen worden aangebracht. Met een hartfilmpje (ECG) kan gekeken worden of iemand een AV-blok heeft. Een ECG (elektrocardiogram) maakt een grafiek van de elektrische activiteit van het hart. ECG is een van de eerste onderzoeken die iemand krijgt als er klachten in de borststreek ervaren worden. De behandeling van AV-blok is afhankelijk van de ernst. Soms is er alleen controle nodig. Als de hartritmestoornissen ernstig zijn, wordt er een pacemaker in het hart aangebracht. Een pacemaker is een apparaatje om het hartritme te regelen. Als het hartritme verstoord raakt, geeft de pacemaker een stroomstootje af. Door de pacemaker gaat het hart weer normaal samentrekken.
AVNRT als hartritmestoornis
Een AV-nodale re-entry tachycardie (AVNRT) is een hartritmestoornis die in en rond de AV-knoop ontstaat. Bij een AVNRT trekken de kamers en boezems tegelijk samen. Door deze samentrekking kan de hartslag 150 tot 250 slagen per minuut worden. Naar schatting lijdt 1 op de 15.000 mensen aan AVNRT. Bij AVNRT kunnen verschillende klachten optreden. Er kan een snelle of zwakke polsslag, hartkloppingen, licht gevoel in het hoofd, duizeligheid, soms flauwvallen, ademnood en soms pijn op de borst voorkomen. De oorzaken van het ontstaan van AVRT zijn onbekend. Met een ECG kan gekeken worden of iemand een AVNRT heeft. Eventueel kan een er ook een EFO (elektrofysiologisch onderzoek) verricht worden. EFO is een onderzoek waarbij de arts hartritmestoornissen opwekt en onderzoekt. Met een EFO kan de arts nauwkeuriger achterhalen wat voor soort hartritmestoornis een patiënt heeft. Bovendien is het makkelijker om te achterhalen waar in het hart de ritmestoornissen ontstaan. De behandeling van AVNRT bestaat meestal uit medicijnen die de elektrische prikkels vertragen. Deze medicijnen zijn bètablokkers, calciumblokkers en adenosine. Bètablokkers vertragen de hartslag zodat het hart rustiger pompt. Door de calciumblokkers vertraagt de prikkelgeleiding over het hart. Door het gebruik van adenosine wordt het hartritme genormaliseerd. AVNRT kan definitief verholpen worden door ablatie. Bij de ablatie worden met opzet littekens van enkele millimeters in de binnenwand van het hart gemaakt. Het resultaat van ablatie is dat de plek waar de hartritmestoornissen ontstaan uitgeschakeld wordt.
Boezemfibrilleren als hartritmestoornis
Boezemfibrilleren is een veel voorkomende hartritmestoornis, vooral op oudere leeftijd. Bij een normaal hartritme ontstaat er een elektrische prikkel vanaf een vaste plek in het hart, de sinusknoop. De sinusknoop is een groep cellen in het hart die het hart er periodiek toe aanzet om een contractie uit te voeren. Deze prikkel wordt over de boezems en kamers verspreid. Bij boezemfibrilleren ontstaan er elektrische prikkels op diverse plaatsen in de boezems. Deze prikkels bewegen snel en kriskras door elkaar. De boezems trekken niet meer echt samen. Normaal laat de AV-knoop elke prikkel vanuit de boezems door naar de kamer. Bij boezemfibrilleren worden slechts een deel van de prikkels naar de kamers doorgelaten. Dit kleine deel van de prikkels is nog steeds veel meer dan normaal, vaak meer dan 150 per minuut. Hierdoor krijgt het hart een onregelmatig tempo. In Nederland hebben ongeveer 250.000 mensen boven de 55 jaar boezemfibrilleren. Meer dan 15% van de 85-plussers heeft er last van. Bij boezemfibrilleren heeft niet iedereen even veel last van klachten. De klachten bestaan soms alleen uit een onprettig gevoel. Anderen hebben bij boezemfibrilleren last van een onregelmatige hartslag, hartbonken, transpireren en duizeligheid. Boezemfibrilleren kan verschillende oorzaken hebben. Het kan het gevolg zijn van een andere aandoening, zoals hoge bloeddruk, hartinfarct, aangeboren hartziekten, een lekkende en/of vernauwde hartklep, diabetes mellitus (suikerziekte) en een ontsteking (zoals een longontsteking). Daarnaast zijn er nog andere factoren die boezemfibrilleren kunnen uitlokken. Deze factoren zijn onder andere een hartoperatie, koorts en fysieke inspanning of psychische stress. Patiënten met boezemfibrilleren zijn soms gevoelig voor bepaalde stoffen. Deze stoffen kunnen een aanval van boezemfibrilleren uitlokken. Voorbeelden van deze stoffen zijn alcohol (fors gebruik in korte tijd), koffie, cola, drugs (cocaïne, amfetaminen) en sommige medicijnen (onder andere luchtwegverwijders bij astma). Boezemfibrilleren komt vaker voor bij mensen met ernstig overgewicht of ademhalingsstilstanden tijdens de slaap (apneu). Bij het ouder worden treedt boezemfibrilleren vaker op.
Voor het vaststellen van boezemfibrilleren worden van verschillende onderzoeken gebruik gemaakt. Er wordt van ECG en EFO gebruik gemaakt. Tevens gaat de arts een holteronderzoek en een inspanningsonderzoek (fietstest) doen.
- Bij een holteronderzoek krijgt de patiënt plakkers op de borst. Deze plakkers zitten vast aan een registratie-apparaatje. Het apparaat registreert het hartritme gedurende 24 of 48 uur.
- Bij een inspanningsonderzoek wordt van een loopband of fiets gebruik gemaakt. Tijdens de inspanning bekijkt de arts de ECG om de hartritmestoornissen beter te kunnen beoordelen.
Er zijn verschillende behandelingen mogelijk voor boezemfibrilleren. Bij cardioversie kan elektrische cardioversie of medicinale cardioversie toegepast worden. Bij elektrische cardioversie wordt het hart tot stilstand gebracht door een elektrische schok. Na 1 of 2 seconden krijgt het hart zijn normale ritme terug. Als een patiënt korter dan 48 uur last heeft van boezemfibrilleren, is cardioversie met medicijnen mogelijk (anti-aritmica). De gebruikte medicijnen zijn flecainide of propafenon. Door anti-aritmica krijgt het hart zijn normale ritme weer terug. Soms wordt er van ablatie gebruik gemaakt. Als de hartkleppen vergroeid of uitgerekt zijn, kunnen deze gerepareerd worden. In sommige gevallen dient de hartklep vervangen te worden. Voor de vervanging wordt van kunststof of koolstof en metaal gebruik gemaakt.
Boezemflutter als hartritmestoornis
Een andere naam voor boezemflutter is boezemfladderen. Boezemflutter is een hartritmestoornis waarbij de boezems van het hart zeer snel samentrekken. Bij boezemflutter ontstaat er een te snel hartritme (tachycardie). Ongeveer 300 slagen per minuut. De hartkamers kunnen dit tempo niet volgen en trekken in een langzamer tempo samen. Ongeveer 150 slagen per minuut. Bij boezemflutter komen hartkloppingen, kortademigheid, vermoeidheid, duizeligheid, druk op de borst en plotselinge bewusteloosheid voor. Een mogelijk oorzaak voor het ontstaan van boezemflutter is een gaatje tussen de boezems (ASD). Atriumseptumdefect is een bouwfout van het hart. Bovendien kan een boezemflutter door een complicatie na een hartinfarct of een hartoperatie optreden. Een schildklieraandoening kan ook een boezemflutter veroorzaken. De schildklier is een kleine klier die is gelegen vóór de luchtpijp. Om boezemflutter vast te leggen wordt van een ECG gebruik gemaakt. Tevens kan er voor de behandeling van boezemflutter van verschillende mogelijkheden gebruik gemaakt worden. Deze mogelijkheden zijn elektrische cardioversie, medicinale cardioversie en ablatie.
Het Brugada syndroom een oorzaak van hartritmestoornissen
Het Brugada syndroom is een erfelijke aandoening waarbij de elektrische activiteit van het hart verstoord is. Deze verstoorde activiteit kan soms tot levensgevaarlijke hartritmestoornissen leiden. Bij het Brugada syndroom kunnen de elektrische prikkels niet genoeg stromen. Voor de geleiding van elektrische prikkels is natrium nodig. Natrium is een mineraal. Mineralen hebben verschillende functies in het lichaam en zijn nodig voor groei en ontwikkeling. Bij het Brugada syndroom stroomt er te weinig natrium in de spiercellen van de hartkamer. Symptomen van het Brugada syndroom zijn duizeligheid, flauwvallen en plotseling optredende levensbedreigende hartritmestoornissen vanuit de hartkamer. Deze plotselinge hartritmestoornissen treden meestal ’s nachts (in rust) op. Brugada syndroom is een erfelijke aandoening. Bij ongeveer 1 op de 3 mensen met Brugada is een afwijking te zien in het SCN5A-gen. Er spelen waarschijnlijk ook nog andere genen een rol. Hierover is nog maar weinig bekend. Een gen is een drager van informatie van de erfelijke eigenschappen. Kinderen van ouders met (aanleg voor) het Brugada syndroom hebben 50% kans om de aanleg voor de aandoening te erven. Voor de diagnose van Brugada syndroom wordt een ECG, een inspanningsonderzoek en een holteronderzoek uitgevoerd. Tevens wordt er een DNA-onderzoek gedaan. Een DNA-onderzoek is een onderzoek waarbij gekeken wordt of de patiënt een aanleg heeft voor het Brugada syndroom. De behandeling bestaat meestal uit het implanteren van een ICD (Implanteerbare Cardioverter Defibrillator). ICD is een inwendig apparaatje dat het verstoorde hartritme herstelt door middel van een elektrische schok. Het geneest de ziekte niet, maar voorkomt wel dat men plotseling overlijdt.
CPVT een oorzaak van hartritmestoornissen
CPVT (catecholaminerge polymorfe ventriculaire tachycardie) is een aandoening waarbij de elektrische activiteit van het hart verstoord is. CPVT is een zeldzame erfelijke hartziekte. CPVT kan een levensbedreigende hartritmestoornis veroorzaken. Er zijn nog veel onduidelijkheden rondom CPVT. Onderzoek moet meer inzicht geven in deze hartritmestoornis. In rust is er weinig of niks van de klachten van CPVT te merken. De klachten treden meestal op tijdens lichamelijke inspanning, bij stress en bij hevige emoties. Als gevolg kan er kamerfibrilleren ontstaan. Bij kamerfibrilleren is het verloop van de prikkel over de kamers verstoord. Vervolgens kan duizeligheid of bewustzijnsverlies optreden. Soms komt iemand plots te overlijden. CPVT is een erfelijke aandoening. Als een van de ouders aanleg voor CPVT heeft, is de kans 50% dat kinderen CPVT krijgen. Niet iedereen met erfelijke aanleg krijgt last van klachten. Tijdens een ECG in rust is er geen afwijking te zien om CPVT te kunnen vast stellen. Bij een inspanningstest kan de afwijking wel opgemerkt worden door de arts. Ook bij een holteronderzoek is de afwijking duidelijk te zien tijdens de inspanning. De behandeling van CPVT bestaat uit medicijnen om te voorkomen dat het hartritme te hoog oploopt. Om levensbedreigende situaties te voorkomen, wordt er een ICD geplaatst.
Hartoverslagen
Hartoverslagen of extrasystolen zijn extra slagen tijdens het normale hartritme. De pauze tot de volgende slag is dan wat langer en dat wordt als een bonk gevoeld. Het symptoom bij hartoverslagen is het voelen van een bonk. Soms worden de hartoverslagen veroorzaakt door een hartaandoening. Maar meestal is er geen duidelijke oorzaak. Patiënten krijgen bij (over)vermoeidheid eerder last van hartoverslagen. Ook kunnen de klachten ontstaan door het gebruik van stoffen die het hart kunnen opwekken. Voorbeeld van deze stoffen zijn alcohol, chocola, koffie, cola en geneesmiddelen tegen astma of verkoudheid. Voor de diagnose van hartoverslagen kan er van een ECG gebruik worden gemaakt. Als klachten na het eten van bepaalde voedingsmiddelen ontstaan, dient men hier rekening mee te houden. Op het moment dat mensen veel last van hartoverslagen hebben, kan het overlegd worden met een arts. Hierdoor kan eventueel verder onderzoek plaatsvinden.
IST als hartritmestoornis
IST staat voor Inappropriate Sinus Tachycardie. Het is een vrij zeldzame hartritmestoornis die het meest voorkomt bij jonge vrouwen. Bij IST geeft de sinusknoop te veel prikkels af. De hartslag blijft hoger dan 100 slagen per minuut. Bij geringe inspanning kan de hartslag snel toenemen, meer dan voor de inspanning nodig is. Van IST wordt alleen gesproken, wanneer er geen sprake is van onderliggende aandoeningen of medicijnen die de hoge hartslag kunnen verklaren. Bij IST verschilt de ernst van de klachten per persoon. Sommige patiënten hebben veel klachten en vinden het een slopende aandoening. Anderen bij wie de klachten wat milder zijn, verdragen de aandoening redelijk. De voorkomende klachten zijn een voortdurende hartslag boven de 100 overdag, normale hartslag gedurende de nacht, abnormale toename van de hartslag bij (geringe) inspanning, moeheid, duizeligheid en (neiging tot) flauwvallen. Het is niet duidelijk waardoor IST veroorzaakt wordt. Mogelijk is sprake van een afwijking in de sinusknoop. Voor de diagnose van een IST wordt van een holteronderzoek gebruik gemaakt. Voor de behandeling van IST worden meestal bètablokkers en calciumblokkers voorgeschreven. Bij ernstige klachten wordt soms een katheterablatie uitgevoerd. Een katheterablatie is een techniek waarbij met behulp van een katheter (buisje) met opzet hartweefsel plaatselijk wordt beschadigd. Hiermee kan de oorzaak van een abnormaal hartritme worden weggenomen.
Kamerfibrilleren als hartritmestoornis
Kamerfibrilleren of ventrikelfibrilleren is een ernstige hartritmestoornis. Bij kamerfibrilleren is het verloop van de prikkel over de kamers verstoord. Verschillende gebieden in de hartkamerwand worden zeer snel en chaotisch geactiveerd. Bij kamerfibrilleren kan het voorkomen dat de patiënt na enkele seconden buiten bewustzijn raakt. Er is geen ademhaling en er is geen hartslag te voelen. De bloedsomloop staat stil en de hersenen krijgen geen bloed meer. Er is sprake van een hartstilstand. Kamerfibrilleren gaat nooit spontaan over. Er is een elektrische schok nodig om het hart weer in het normale ritme te krijgen. De oorzaak van kamerfibrilleren is vaak een hartinfarct. In de eerste uren na een hartinfarct loopt de geleiding van elektrische prikkels in het hart niet zoals het moet. Hierdoor kan kamerfibrilleren optreden. Bovendien kan een te snelle hartslag van de kamers kamerfibrilleren tot gevolg hebben. Ook kan kamerfibrilleren als ongewenste bijwerking van medicijnen die eigenlijk een hartritmestoornis moet tegengaan, optreden. In sommige gevallen blijft de oorzaak onbekend. Voor de diagnose van kamerfibrilleren wordt van ECG en EFO gebruik gemaakt. Tevens gaat de arts een holteronderzoek en een inspanningsonderzoek (fietstest) doen. Bovendien kan er een eventrecorder toegepast worden. Een eventrecorder is een klein apparaatje dat het hartritme op afstand beoordeelt. Deze beoordeling vindt gewoon tijdens de dagelijkse werkzaamheden plaats. De meeste behandelingen bij kamerfibrilleren zijn anti-aritmica, plaatsen van een ICD en ablatie. Als het bloedvat meer dan 50% vernauwd is, wordt er een dotter- en stentbehandeling uitgevoerd. Tijdens een dotter- en stentbehandeling vindt plaatselijke verdoving plaats op de plek waar de katheter ingebracht wordt. Via een ader in de lies of pols wordt een dunne draad naar de vernauwing in de kransslagader van het hart ingebracht. Op de plek van de vernauwing wordt een ballonnetje met daarop een stent (veer) ingebracht. Het ballonnetje wordt een aantal keren opgeblazen totdat het bloedvat wijd genoeg is en niet meer terugveert. Hierna wordt de stent geplaatst op de plek van de vernauwing. De stent voorkomt dat het bloedvat terugveert.
LQTS als hartritmestoornis
LQTS (Het lange QT-syndroom) is een erfelijke hartritmestoornis. LQTS is een relatief zeldzame aandoening die voorkomt bij ongeveer 1 op de 5.000 mensen. Soms wordt gesproken van het Romano-Ward syndroom. Bij LQTS zijn die elektrische prikkels verstoord. Bij LQTS komen hartkloppingen, duizeligheid en flauwvallen voor. Het flauwvallen gebeurt plotseling en kan enkele minuten aanhouden. Soms gaat de patiënt om zich heen slaan of heeft last van incontinentie. LQTS wordt daarom wel eens verward met epilepsie. Epilepsie is een aandoening die zich uit in de vorm van aanvallen. Er zijn tot nu toe afwijkingen in 12 genen gevonden die een rol spelen bij het ontstaan van LQTS. Als een van de ouders LQTS heeft, is er 50% kans dat de kinderen ook aanleg voor deze aandoening hebben. Om LQTS vast te stellen kan er van ECG, inspanningsonderzoek, holteronderzoek en DNA-onderzoek gebruik worden gemaakt. LQTS is niet te genezen, maar behandeling vermindert de kans op een ernstige hartritmestoornissen. Mogelijke behandelingen zijn bètablokkers, pacemaker en ICD.
Het Sick Sinus Syndroom als hartritmestoornis
Bij het Sick Sinus Syndroom werkt de sinusknoop niet goed. Bij het Sick Sinus Syndroom geeft de sinusknoop afwisselend te veel en te weinig prikkels. Het hart slaat het ene moment te snel en dan weer te langzaam. Bij een Sick Sinus Syndroom wisselen perioden met een te snelle hartslag (tachycardie) en perioden met een te langzame hartslag (bradycardie) elkaar af. De aanvallen treden vooral op in rust. Bij een te snelle hartslag heeft de patiënt last van hartbonzen, hartkloppingen, opvliegers en een snelle pols. Bij een te langzame hartslag voelt de patiënt zich niet prettig. Tevens heeft de patiënt last van duizeligheid en neiging tot flauwvallen. Op de overgang tussen de verschillende hartritmes kunnen de patiënten zich onwel voelen of meer zweten. Meestal wordt het sick sinus syndroom door ouderdom veroorzaakt. Soms is de oorzaak onbekend. Voor de diagnose van sick sinus syndroom gebruik de arts een holteronderzoek en inspanningsonderzoek. Bovendien kan een echocardiografie toegepast worden. Bij een echocardiografie worden er afbeeldingen van het hart gemaakt. De behandeling van Sick Sinus Syndroom bestaat uit gebruik van anti-aritmica of het toepassen van een pacemaker.
WPW als hartritmestoornis
WPW (Het Wolff-Parkinson-White syndroom) is een aangeboren hartritmestoornis. Bij het WPW-syndroom bestaat er een extra elektrische verbinding tussen de boezems en de kamers. Door deze extra verbinding wordt de prikkel niet vertraagd, maar gaat de prikkel met volle snelheid door. Bij het WPW-syndroom komen niet altijd klachten voor. Dit komt omdat het WPW-syndroom niet altijd hartritmestoornissen veroorzaakt. Vaak ontstaan de hartritmestoornissen pas op latere leeftijd. Maar de klachten kunnen ook op jonge leeftijd voorkomen. Het hart klopt tijdens een aanval zeer snel, vaak meer dan 200 slagen per minuut en de pols is zwak. Klachten die optreden tijdens een aanval zijn hartkloppingen, hartbonzen, duizeligheid, (neiging tot) flauwvallen, kortademigheid en pijn op de borst. Soms hebben patiënten ook last van transpireren, niet lekker voelen en misselijkheid. Een aanval duurt een paar minuten tot enkele uren en gaat meestal vanzelf over. Soms is het nodig om de aanval met medicijnen te stoppen. WPW-syndroom is een aangeboren afwijking van het hart. De prikkelgeleiding van het hart is verstoord door een extra verbinding. De stroom loopt via de extra verbinding van boezem naar kamer en daarna ook weer terug via kamer naar boezem. Voor de diagnose van WPW-syndroom wordt er van ECG en EFO gebruikt gemaakt. Voor de behandeling van WPW-syndroom wordt er van anti-aritmica, elektrische cardioversie en ablatie gebruik gemaakt.
Voeding en hartritmestoornissen
Er zijn bepaalde voedingsmiddelen die hartoverslagen kunnen opwekken. Deze voedingsstoffen zijn alcohol, chocola, koffie en cola. Als deze stoffen vaker bij iemand hartoverslag uitlokken, dient er rekening mee gehouden te worden. Alcohol, chocola, koffie en cola dienen minder gebruikt te worden. Deze stoffen kunnen telkens in bepaalde producten verwerkt worden en deze verwerkte hoeveelheden geven meestal geen negatieve effecten. Per persoon kan dit effect echter verschillen.
Bij de meeste hartritmestoornissen is de kans op het ontstaan van een bloedstolsel groot. Het systeem van bloedstolling is bedoeld om bloedverlies bij verwondingen te voorkomen. Als het systeem in werking treedt zonder dat er sprake is van een bloeding, dan ontstaat er in het bloedvat een bloedstolsel. Een bloedvat is een buisje in het lichaam waar bloed door stroomt. Het ontstane bloedstolsel wordt trombose genoemd. Trombose kan ontstaan als de bloedvaten aan de binnenkant niet meer glad zijn. Ook kan trombose door een trage bloedstroom of een veranderende bloedsamenstelling ontstaan. Een afgesloten of vernauwd bloedvat kan echter ook door ongezonde voeding ontstaan. Door aandacht te hebben voor de hoeveelheid verzadigd ‘slecht’ vet en cholesterol en transvetten (slechte vetten) kan de vernauwing van bloedvaten tot een bepaalde mate voorkomen worden. Cholesterol is een bouwstof van het lichaam. Wanneer het gehalte van cholesterol te hoog wordt in het bloed, kan cholesterol negatieve gezondheidseffecten tot gevolg hebben. Deze negatieve gevolgen zijn bijvoorbeeld hart- en vaatziekten, een hoge bloeddruk en een hartinfarct. Bij een infarct krijgt het weefsel achter het bloedstolsel geen bloed en geen zuurstof, waardoor het weefsel afsterft. Het weefsel is een groep cellen die dezelfde functie hebben. Cellen zijn de kleinste bouwstenen van het lichaam.
Omdat mensen met hartritmestoornissen een grotere kans op het ontstaan van hart- en vaatziekten hebben, is er aandacht nodig voor de voeding. Het gebruik van verzadigd vet, cholesterol en transvetten dient beperkt te worden. Door overmatig gebruik van deze soort vetten kan namelijk een bloedvatvernauwing ontstaan en hierdoor neemt de kans op een bloedstolsel toe. Verzadigde- en transvetten komen vooral in koekjes, vette kaas en vette vlees(waren) voor. Mensen met hartritmestoornissen dienen producten met verzadigde vetten, cholesterol en transvetten in grote mate te vermijden. Tevens is het verstandig om aandacht te besteden aan zoutgebruik. Dit in verband met een hoge bloeddruk. Producten als kant en klare maaltijden, sauzen, groente uit blik en rookvlees bevatten veel zout. Door overmatig gebruik van zout wordt er meer water in het bloed opgenomen en hierdoor stijgt de bloeddruk. Door een hoge bloeddruk kunnen de bloedvaten beschadigd en vernauwd raken. Hierdoor kan het bloed niet goed stromen en ontstaat er een hoge bloeddruk. Het kost een hart met een hartritmestoornis meer energie om het bloed te pompen bij een hoge bloeddruk en daardoor wordt de kans op hart- en vaatziekten verhoogd.
Bovendien is roken een belangrijke risicofactor voor hart- en vaatziekten. Al binnen half jaar na het stoppen is het risico enorm gedaald. Het is daarom verstandig dat mensen met een hartritmestoornis niet roken.
Onderzoek naar hartritmestoornissen
Uit een onderzoek van het Erasmus MC blijkt dat patiënten met een bepaalde vorm van hartritmestoornissen beter kunnen worden behandeld door bevriezing van de plek die de ritmestoornis veroorzaakt dan door het branden (ablatie) daarvan. De bijwerkingen van de bevriezingsbehandeling zijn aanzienlijk minder en minder ernstig. Bovendien is een groot aantal patiënten (75%) één jaar na de behandeling nog steeds klachtenvrij.
Externe informatie hartritmestoornissen of producten
We zijn extern onderstaande boeken en producten, betreffende hartritmestoornissen, voor u tegengekomen:
- Banger hart; leven met hartritmestoornissen. Nederlands, 148 pagina’s, auteur Marja van Gelderen. Gedetailleerd, met kennis van zaken en persoonlijke gevoelens, worden de kennis en handelswijze van artsen, verpleegkundigen en paramedisch personeel op een open wijze uit de doeken gedaan.
- 30 Minuten per dag voor een gezond hart. Auteur Reader’s Digest, Nederlands, 320 pagina’s. Wetenschappelijke referenties en een stappenplan met gezondheidsadviezen. Het biedt de lezer langzame en kleine stappen in de goede richting aan. Dit, in combinatie met gezonde gerechten (het boek bevat een aantal recepten), kalmerende en versterkende oefeningen, zuiverende kamerplanten en nieuwe ontspanningsmethoden, draagt bij aan een gezonder leven.
- Hart- en vaatziekten? Maak jezelf beter. Auteur Karine Hoenderdos, Nederlands, 176 pagina’s. Geschreven voor mensen die last hebben van een hart- of vaatziekte of behoren tot een risicogroep. Door middel van veranderingen in leefstijl en voeding kunnen de risico’s aanzienlijk verkleind worden. Vaak zorgen kleine aanpassingen al voor een groot resultaat.
- Banger hart; leven met hartritmestoornissen. Auteur Marja van Gelderen, Nederlands, 148 pagina’s. Een moeder, zelf werkzaam in de cardiologische zorg, vertelt over haar ervaringen en haar lange lijdensweg na de constatering van ernstige hartritmestoringen.
- Beurer BM35 – Bloeddrukmeter bovenarm – Hartritmestoornis herkenning. Voor het meten en controleren van bloeddruk en hartslag van volwassenen. Je kan met de BM35 snel en eenvoudig de bloeddruk meten, de meetwaarden opslaan en het verloop en het gemiddelde van de meetwaarden tonen. Bij eventueel aanwezige hartritmestoornissen wordt er een waarschuwing gegeven. Het display is duidelijk en gemakkelijk af te lezen.
- Heart Support is een unieke samenstelling voor hart en vaten, omdat het niet één bijzondere stof zoals rode gist rijst bevat, maar een breeds scala aan dat soort stoffen, zoals Q10, kaneel, granaatappel, gymnema sylvestre en nog veel meer, die tezamen een completere functionaliteit voor je hart en bloedvaten verzorgen. De ingrediënten zijn van hoogwaardige kwaliteit en optimaal gedoseerd.
Disclaimer voedingsdoelen
DietCetera geeft u met bovenstaande tekst slechts algemene informatie. Wij hebben deze tekst niet gericht op individuele personen en omstandigheden. Vanzelfsprekend hebben we wel getracht deze informatie zo duidelijk en correct mogelijk te omschrijven. U blijft echter zelf verantwoordelijk voor uw eigen keuzes en interpretaties. Mocht u specifieke vragen of problemen hebben dan adviseren we u contact op te nemen met uw (huis)arts, diëtist of andere deskundigen. DietCetera is niet aansprakelijk voor eventuele schade ten gevolge van het onjuist interpreteren van deze tekst.